Jak dlouho se hojí…?
Ať už jste po přetržení zkříženého vazu, vymknutí kotníku nebo ruptuře rotátorové manžety, většinou nám jako první otázka v hlavě naskočí: “A jak dlouho se to bude hojit?”
Hned ze začátku je však nutné si říct, že hojící proces je u každého z nás velice individuální a záleží na mnoha faktorech, např. jinak se bude bude hojit zlomenina u dítěte a u seniora. Mezi faktory, které obecně ovlivňují dobu hojení řadíme:
- závažnost poranění
- věk
- přidružená onemocnění
- strava
- spánek a regenerační proces
- farmakoterapie
- dodržování doporučení a režimových opatření při léčbě
Jak dlouho trvá svalová únava? (1-3 dny)
Ačkoliv můžete namítat, že při svalové únavě nedochází ke konkrétnímu poranění, které by nás limitovalo, není to zcela pravda. Při fyzické aktivitě (cvičení) dochází při jisté míře zatížení k únavě svalových vláken a změně jejich struktury. Únava svalu může z fyziologického pohledu nastat kvůli:
- vyčerpání a nedostatečné obnově energetických zásob
- hromadění zplodin metabolismu
- narušení homeostázy v těle
Únava s sebou přináší řadu negativních důsledků (omezení funkce svalu, poruchu koordinace, zvýšení rizika úrazu…), ale i velice důležitých pozitivních změn, a to ve formě stimulace pro rozvoj adaptačních změn, které vedou ke zlepšení trénovanosti. Tento jev nazýváme superkompenzace.
Superkompenzace je biochemickým základem tréninkového procesu. Podstatou je přechodné navýšení energetického zdroje (ATP, glykogenu) v buňkách po předchozím vyčerpání dostatečně intenzivním zatížením. Předpokladem k nárůstu energetických zásob je však adekvátní poměr mezi dobou zatížení a dobou odpočinku. Je-li doba pro regeneraci nedostatečně dlouhá, k superkompenzaci nedochází a naopak se mohou projevit příznaky chronické únavy, přetrénování.
Z toho vyplývá, že únava svalu je nutná pro rozvoj fyzické kondice. Je však třeba si říci, že ne každá únava svalu je “správná” – fyziologická. Mnohdy se setkáváme s patologickou únavou, tzv. delay onset muscle pain nebo-li syndromem opožděného nástupu svalové bolesti. Ten může vznikat z důvodu:
- nedostatečné trénovanosti
- nedostatečné regeneraci a rychlému návratu do intenzivního tréninku
- nevhodnými tréninkovými metodami (nepřiměřené zatížení vzhledem k trénovanosti cvičence)
Nejčastěji se projevuje:
- svalovou slabostí (snížení síly až o 60 %)
- bolestí svalů (za 24-72 h)
- svalovou ztuhlostí
Pokud únava svalu nepřejde do chronického stádia, jeho doba pro regeneraci je zhruba 24 – 72 hodin
Jak dlouho se hojí poranění vazu – natažení/ natržení vazu? (1 den – 1 rok)
Doba hojení:
1. Stupeň: 1 – 3 dny
2. Stupeň: 3 týdny – 6 měsíců
3. Stupeň: 5 týdnů – 1 rok
Poškození vazu (ligamenta) je velice častý úrazový stav, se kterým se nejčastěji setkáváme v oblasti hlezna nebo kolene. Doba hojení se odvíjí od závažnosti poranění a probíhá ve 3 fázích:
1. fáze – poúrazová
Tato fáze nastává od okamžiku úrazu a je pro ní typické rozvoj zánětlivé reakce. Zánět je odpovědí organismu těla na vzniklý úraz a slouží k hojení tkáně. Imunitní buňky jsou kumulovány do místa poranění, kde probíhá zánětlivá reakce. Ta se projeví otokem, zvýšením místní teploty, zčervenáním kůže a vyšší bolestivostí. Současně dochází ke zhoršení prokrvení kvůli otoku, omezení odvodu odpadních látek lymfatickým systémem a hromadění lymfy.
Dřívější rehabilitační proces v této fázi zahrnoval mimo jiné i aplikaci ledu a protizánětlivých léků. V dnešní době je již využívaný nový koncept, který aplikaci ledu a protizánětlivých léků nepodporuje a to z toho důvodu, že potlačují zánětlivou reakci, která je však potřebná k procesu hojení.
Aktuální schéma léčby je ve zkratkách označováno jako PEACE + LOVE
P – protection: vyvarovat se pohybům a aktivitám, které by mohly zhoršovat bolest během prvních 3 – 6 dnech po úraze
E – elevation: pokládat poraněnou část těla do vyvýšených pozic nad úroveň srdce
A – avoid anti- inflamatories: vyhýbat se ledování a užívání protizánětlivým lékům
C – compresion: vhodná je komprese poraněné části elastickou bandáží
E – education: správná instruktáž pacienta pro domácí léčení může urychlit proces hojení
L – load: pokud zdravotní stav dovolí, začínáme s mírným zatížením (formou izometrické kontrakce a jemných pohybech v kloubu) již pár hodin po úraze
O – optimism: pozitivní nastavení mysli pomáhá v procesu hojení
V – vascularisation: je vhodné zařadit nebolestivé aerobní aktivity pro zlepšení prokrvení těla
E – excercise: postupně zařazujeme cvičení pro obnovu mobility, síly a propriocepce kloubu
2. fáze – pozdní úrazová
Cílem této fáze je pokračovat v podpoře hojení měkkých tkání a zapojení sportovní aktivity. Postupně by mělo docházet ke snížení otoku, obnově prokrvení a lymfatického odvodu. Nyní již pracujeme na návratu k plné hybnosti kloubu, obnovení svalové síly a propriocepce. Snažíme se zlepšení stability kloubu i v jednotlivých pohybech.
3. fáze – příprava na specifickou sportovní zátěž
Jde o poslední fázi rehabilitace vazů, kdy se snažíme o funkční návrat do předchozích zátěžových aktivit. Zařazujeme posilovací cvičení se zevní zátěží, plyometrická cvičení rychlostně – koordinační cvičení i akcelerační a decelarační trénink.
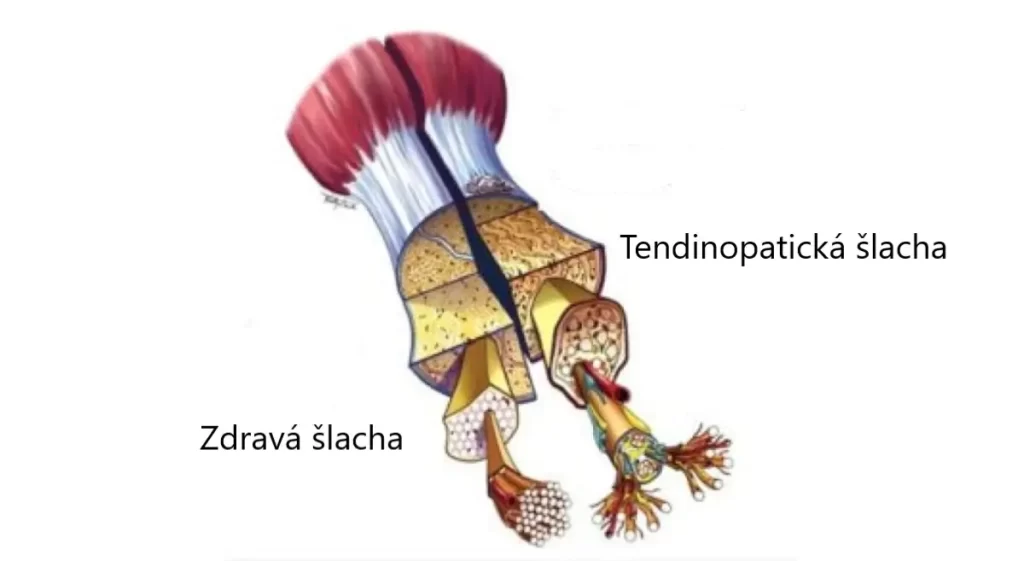
Jak dlouho se hojí poranění šlachy? (3 týdny – 6 měsíců)
Doba hojení:
Zánět šlachy (tendinitida): 3 – 7 týdnů
Přetížení šlachy (entezopatie): 3 – 6 měsíců
Přetržení / odtržení šlachy: 5 týdnů – 6 měsíců
Zánět šlachy (tendinitida)
Vzniká často na základě mikrotraumatizace tkáně, ať už dlouhodobým repetitivním opakováním činnosti nebo jednorázovým nadměrným zatížením šlachy. Při mikrotraumatizaci šlachy dochází k rozvoji zánětlivé reakce, která se může opět projevovat otokem, zčervenáním okolí šlachy, zvýšením lokální teploty nebo bolestí (při protažení nebo kontrakci šlachy). Doba hojení tendinitidy při vhodně zvolené terapii se pohybuje v řádů 3 – 7 týdnů. Terapie by měla mimo jiné zahrnovat i posílení, aby bylo dosaženo odolnosti šlachy proti míře zátěže, která vedla k postižení.
Přetížená šlacha (entezopatie)
Rozlišujeme formu aktuní nebo chronickou a dle toho volíme správnou terapii. Zatímco u akutní formy se doporučuje relativní klid nebo subtendinozní aplikace kortikosteroidů, u chronické formy je tento druh terapie neúčinná. Zda se jedná o chronickou formu posuzujeme dle délky působení patologické zátěže, tedy nejedná se o jednorázové nadměrné zatížení, ale opakované přetěžování šlachy. U chronické formy nemá význam šlachu imobilizovat, neboť může dojít k atrofii tkáně. Naopak, volíme aktivní přístup – nácvik izolovaného pohybu v daném kloubu a schopnosti kontrakce a relaxace svalů tak, aby i při dlouhodobém pracovním zatížení byla šlacha schopna relaxace. Pokud totiž nedochází k pravidelnému střídání aktivity a odpočinku, sval je v neustále kontrakci, dochází k nadměrnému izometrickému zatížení a zhoršení cirkulace v dané části těla. Tím je sval hůře vyživován a nedochází ke kvalitní regeneraci.
Přetržená šlacha
S přetržením šlachy se můžeme setkat, např. u Achillovy šlachy při svém úponu na patní kost nebo šlachy hamstringů při úponu na tuber ischiadicum. Délka hojení i rehabilitace se odvíjí od zvolené formy terapii. Přetrženou šlachu je možné zafixovat a nechat srůst, častěji se však volí operativní řešení. Po operaci by měla být noha 6 – 8 týdnu imobilizována pomocí sádrové fixace nebo plastové ortézy. Indikovaná doba imobilizace se může různit v závislosti na doporučení operatéra. Po sejmutí fixace následuje standardní rehabilitační proces, který zahrnuje postupné zatěžování šlachy, obnovu mobility kloubu, síly svalů dolní končetiny a zlepšení odolnosti vůči zátěži šlachy.
Jak dlouho se hojí natržený sval (1 den – 6 měsíců)
Doba hojení:
1. Stupeň: 1 den – 2 týdny
2. Stupeň: 4 dny – 3 měsíce
3. Stupeň: 3 týdny – 6 měsíců
Poranění svalu je obecně nejčastějším poraněním ve sportu. Většinou se jedná o kontuzi (pohmoždění) svalu nebo nadměrné natažení s možným natržením svalu. Tento typ poranění se objevují hlavně u sportu využívající sprinty a výskoky. Nejčastěji se objevují v místě přechodu mezi svalem a šlachou u povrchově ležících svalů, které se táhnou přes dva klouby (např. musculus rectus femoris, musculus triceps surae).
Projevy natržení svalu jsou individuální v závislosti na míře poškození.
Stupeň č. 1: Ve svalu je natrženo pouze pár svalových vláken, drobný otok a pouze jemné nebo žádné omezení hybnosti kloubu a snížení svalové síly
Stupeň č. 2: Poranění většího počtu svalových vláken s jasným snížením svalové síly
Stupeň č. 3: Celkové přetržení svalu napříč svalovým bříškem, dochází k úplné ztrátě funkce svalu
Reparační proces tohoto typu poranění můžeme rozdělit do fází:
- Destrukční fáze, která je charakteristická vytvořením hematomu, nekrózou poraněných svalových vláken a zahájením zánětlivé reakce
- Reparační fáze zahrnující fagocytozu nekrotizované tkáně, regeneraci svalové tkáně, produkci pojivové tkáně, která vytváří jizvu, a opětovné vytvoření nových kapilár
- Remodelační fáze pak zahrnuje dozrávání regenerované svalové tkáně, reorganizaci buněk vytvářející jizvu a remodelaci svalu
Jak dlouho se hojí zlomená kost? (5 týdnů – 3 měsíce)
Hojení kosti je opět velice individuální a délku trvání ovlivňuje řada faktorů, např. typ zlomeniny, věk pacienta atd.. Oprava kosti v místě zlomeniny má několik fází: vytvoření hematomu (krevního výronu), tvorbu granulační tkáně, vznik kalusu a remodelace.
Při zlomení kosti je narušena okolní tkáň a cévní zásobení. Dochází k vytvoření hematomu a spouští se zánětlivá reakce. Do místa poranění putují neutrofily (bílé krvinky), které přispívají k hojení. V pozdní fázi zánětu se začíná obnovovat cévní řečiště a tvoří se měkký svalek chrupavčité a fibrózní tkáně. Tento svalek je jakousi dočasnou mechanickou podporou tkáně a postupně je nahrazován mineralizovanou tkání, kterou označujeme jako kalus. Tvrdý kalus se postupně mění do lamelární podoby, která je typická pro remodelovanou kost.
Jak dlouho se hojí poranění kloubní chrupavky? (2 měsíce – 2 roky)
Léčba poranění kloubní chrupavky je celkem problematická, neboť poranění kloubní chrupavky má jen velice malý potenciál hojení. Regenerace chrupavek poškozených úrazem nebo degenerativním procesem je velmi závislý na perichondriu (vazivovém, výživném obalu chrupavky). Do poškození v chrupavce vrůstají z perichondrií nebo přiléhající kosti cévy a defekt se vyplňuje bohatě vyživovaným vazivem. Fibroblasty vaziva se mohou změnit na chondroblasty, které pak nahrazují poškozenou chrupavku. Ve výsledku však nedochází k dokonale efektivnímu zhojení defektu.
V současné době se řeší ošetření chrupavky pomocí abraze (odstranění, zbroušení) a metodou mikrofraktury. Metoda vychází z faktu, že dokud není poranění i subchondrální kosti, tělo nevyvolá adekvátní odpověď hojení. Při poškození subchondrální kosti dojde ke spuštění hojení migrací buněk kostní dřeně, které rekrutují a vyplňují defekt novou tkání – méněcennou fibrochrupavkou. Spontánní regeneraci větších poranění chrupavky, které nemají na kontaktních místech vrstvu perichondria, nelze u dospělého člověka příliš očekávat. Proto se lépe hojí poranění zasahující až do kostěného podkladu chrupavek, např. kloubních konců kostí. Kost je totiž v tomto případě zdrojem cév, které zahajují hojicí pochody poškozené chrupavky.
Pozn.: Tento článek má pouze informativní charakter a neměl by nahrazovat odborné vyšetření doktorem či fyzioterapeutem. Text je formulován tak, aby byl srozumitelný i pro nelékařskou komunitu, proto jsou některé termíny popsány jednodušeji. Pokud se u Vás vyskytnou výše uvedené příznaky, kontaktujte svého doktora/fyzioterapeuta.
Zdroj
- Kolář, P. , Máček, M. Základy klinické rehabilitace. 1. vydání. Praha: Galén, 2015. ISBN: 978-80-7492-509-2
- Bartůňková, S. Fyziologie člověka a tělesných cvičení. 1. vydání. Praha: Karolinum, 2010. ISBN: 978-80-246-1817-3
- Starý, MUDr David. „VYUŽITÍ KMENOVÝCH BUNĚK V LÉČBĚ DEFEKTU KLOUBNÍ CHRUPAVKY Experimentální studie.“
- Järvinen, Tero AH, et al. „Muscle strain injuries.“ Current opinion in rheumatology 12.2 (2000): 155-161.
- Image by fxquadro on Freepik